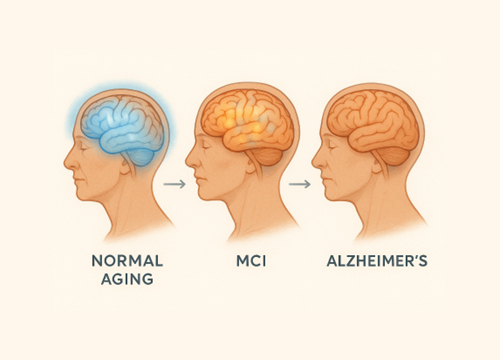
เรื่องน่ารู้การเสื่อมด้านความจำชั่วคราวและ ความสามารถในการบริการจัดการตนเอง (Working Memory และ Executive Function) จากผู้สูงอายุปกติ สู่ภาวะการสูญเสียการรู้คิดเล็กน้อย (MCI) และโรคอัลไซเมอร์
คุณเคยสังเกตไหมว่า เมื่อคนเราอายุมากขึ้น บางครั้งก็จำเบอร์โทรศัพท์ที่เพิ่งได้ยินไม่ค่อยได้ หรือฟังคนพูดหลายคนพร้อมกันแล้วสับสน? อาการเหล่านี้เกิดจากระบบที่เรียกว่า “Working Memory” หรือหน่วยความจำชั่วคราวที่กำลังทำงานอ่อนแอลง ควบคู่กับ “ความสามารถในการบริหารจัดการตนเอง” (Executive Function) ที่เริ่มไม่แข็งแรง แต่คำถามคือ เมื่อไหร่ที่มันเป็นเรื่องปกติของวัย และเมื่อไหร่ที่เป็นสัญญาณเตือนของโรค?
หน่วยความจำชั่วคราว( Working Memory) และความสามารถในการบริหารจัดการตนเอง ( Executive Function) คืออะไร ?
ลองนึกภาพว่าสมองของเราเป็นโต๊ะทำงาน Working Memory ก็เหมือนพื้นที่บนโต๊ะที่เราวางเอกสารไว้ทำงานชั่วคราว ไม่ใช่ตู้เก็บเอกสาร (long-term memory) ระบบนี้ประกอบด้วย 3 ส่วน: ส่วนจัดการเสียง (phonological loop) ที่ช่วยให้เราจำสิ่งที่ได้ยิน ส่วนจัดการภาพ (visuospatial sketchpad) ที่ช่วยให้เราจำสิ่งที่เห็น และที่สำคัญที่สุดคือ “central executive” หรือผู้บริหารกลาง ที่ทำหน้าที่ตัดสินใจว่าจะเก็บข้อมูลอะไร ทิ้งอะไร และจะจัดการข้อมูลนั้นอย่างไร
สิ่งสำคัญคือ central executive ไม่ใช่ระบบความจำ แต่เป็นระบบควบคุมความสนใจ (attention controller) ที่ทำหน้าที่:
เลือกว่าจะสนใจข้อมูลไหน (selective attention)
แบ่งสมาธิทำหลายอย่างพร้อมกัน (divided attention)
กรองสิ่งรบกวนออก (inhibition)
จัดการและปรับเปลี่ยนข้อมูลในหัว (manipulation)
แล้วเมื่ออายุเพิ่มขึ้น เกิดอะไรขึ้นกับระบบนี้บ้าง?
ภาพรวมการเปลี่ยนแปลง: จากผู้สูงอายุปกติ ผ่าน MCI สู่อัลไซเมอร์ ด้านที่เปรียบเทียบ ผู้สูงอายุปกติ MCI Alzheimer’s Disease ความจุของ Working Memory จำได้ 4 รายการ (ลดจาก 5+ ในคนหนุ่มสาว) ต้องใช้ข้อมูลน้อยกว่าปกติเพื่อให้ทำได้แม่นยำเท่ากัน จำได้ไม่ต่างจากผู้สูงอายุปกติมาก แต่เลือกข้อมูลที่สำคัญไม่ได้ การทำงานของสมอง ( fMRI) ใช้สมองทั้งสองซีกร่วมกัน (bilateral activation) เพิ่มตามความยากของงาน Overactivation ในงานง่าย, Underactivation ในงานยาก (ทำงานผิดจังหวะ) Underactivation อย่างรุนแรงในทุกระดับงาน โดยเฉพาะ frontal และ temporal lobes บริเวณสมองที่ทำงาน PFC ทั้งสองซีก, parietal regions เพิ่มขึ้นตามความยาก Right precuneus, right anterior cingulate gyrus ทำงานผิดปกติ Left inferior/middle frontal gyri, occipitotemporal regions underactivation การแบ่งสมาธิ ( Divided Attention) ทำได้แต่ช้าลง โดยเฉพาะงานซับซ้อน ทำได้ยาก โดยเฉพาะ Brown-Peterson procedure (30 วินาที delayed recall) ทำไม่ได้เลยในทุกระดับความยาก การจัดการข้อมูล ( Manipulation) ต้องการคำแนะนำจากภายนอก (environmental support) MCI higher-cognition: ยังชดเชยได้ (overactivation)<br>MCI lower-cognition: ล้มเหลว (underactivation) ล้มเหลวสมบูรณ์ แม้จะมีคำแนะนำ การกรองสิ่งรบกวน ( Inhibition) ลดลงเล็กน้อย แต่ยังทำได้ เริ่มมีปัญหา ไม่สามารถยับยั้งข้อมูลที่ไม่เกี่ยวข้อง กรองไม่ได้เลย มี perseveration (ทำผิดซ้ำๆ) ความเร็วในการตอบสนอง ช้าลง โดยเฉพาะงานที่ใช้ WM มาก ช้ากว่าปกติอย่างมีนัยสำคัญ แม้ในงาน 2-3 รายการ ช้ามากและผิดพลาดบ่อย การเลือกข้อมูลที่สำคัญ ( Selective Attention) ยังทำได้ดี เลือกจำสิ่งที่มีคุณค่าสูง เริ่มมีปัญหา แต่บางคนยังทำได้ถ้ามีการชดเชย ล้มเหลวสมบูรณ์ จำข้อมูลที่ไม่สำคัญแทน กลไกการชดเชย ( Compensation) ได้ผลดี โดยเฉพาะงานไม่ซับซ้อน ถ้ามีคำแนะนำก็ทำได้ดีขึ้น ได้ผลบางส่วน (MCI higher-cognition) หรือล้มเหลว (MCI lower-cognition) ไม่มีการชดเชย เกิด dedifferentiation โอกาสฟื้นฟู ไม่จำเป็น แค่ปรับสภาพแวดล้อม สูงมาก ด้วยการออกกำลังกาย การฝึกสมอง (neuroplasticity ยังมี) ต่ำมาก ความเสียหายมากเกินกว่าจะฟื้นฟู การทำนายอนาคต คงที่หรือเสื่อมช้ามาก 10% ต่อปีจะพัฒนาเป็น AD, 25% กลับเป็นปกติได้ ก้าวหน้าอย่างต่อเนื่อง
การชดเชยของสมองในผู้สูงอายุปกติ: กลไก HAROLD และ CRUNCH
การวิจัยพบว่าผู้สูงอายุที่มีสุขภาพดีมีการทำงานของ Working Memory ที่น่าสนใจ แทนที่พวกเขาจะใช้สมองเฉพาะซีกซ้ายในงานเกี่ยวกับภาษา หรือซีกขวาในงานเกี่ยวกับภาพ เหมือนคนหนุ่มสาว พวกเขากลับใช้สมองทั้งสองซีกพร้อมกัน นักวิจัยเรียกปรากฏการณ์นี้ว่า HAROLD model (Hemispheric Asymmetry Reduction in Older Adults)
ในตอนแรก นักวิทยาศาสตร์คิดว่านี่เป็นสัญญาณของความผิดปกติ แต่กลับพบว่ามันคือ “กลยุทธ์การรอด” สมองกำลังเรียกกำลังเสริมจากอีกซีกหนึ่งมาช่วย เหมือนคนที่ต้องใช้มือทั้งสองข้างยกของหนักที่เคยยกด้วยมือเดียวได้
แต่การชดเชยนี้มีข้อจำกัด ผู้สูงอายุสามารถจำข้อมูลได้ไม่เกิน 4 รายการ พร้อมกัน ขณะที่คนหนุ่มสาวจำได้ 5 รายการขึ้นไป เมื่อต้องจำมากกว่านี้ พวกเขาจะตอบช้าลงและผิดพลาดมากขึ้น นี่เป็นเพราะ dorsolateral prefrontal cortex ซึ่งควบคุมความจำชั่วคราว มีการเปลี่ยนแปลงตามอายุ
สิ่งที่น่าสนใจคือ แม้สมองผู้สูงอายุจะ “ทำงานหนักกว่า” (overactivation) ในงานง่ายๆ เพื่อให้ได้ผลลัพธ์เดียวกันกับคนหนุ่มสาว แต่เมื่องานยากเกินไป เช่น ต้องจำ 4-6 รายการพร้อมกัน สมองจะเริ่ม recruit พื้นที่เพิ่มเติมทั้งสองซีก ทฤษฎี CRUNCH (Compensation-Related Utilization of Neural Circuits Hypothesis) อธิบายว่านี่เป็นกลไกชดเชยที่ยังได้ผลเมื่องานไม่เกินขีดจำกัด
การศึกษาพบว่าสมองของผู้สูงอายุยังมี prefrontal cortex ที่ทำงานได้ดี แต่ปัญหาคือมันไม่ถูกเรียกใช้อย่างถูกต้อง ในงานที่ต้องริเริ่มเอง (self-initiated tasks) เช่น การจำโดยไม่มีคนช่วยบอกวิธี แต่ถ้ามีคนคอยให้คำแนะนำ (environmental support) เช่น การให้ semantic elaboration prompts ระหว่างการจำคำศัพท์ สมองบริเวณ left frontal cortex ก็จะทำงานได้เกือบเท่าคนหนุ่มสาว
การศึกษาด้วย visual working memory task (จำภาพใบหน้าและบ้าน 3 ภาพ แล้วบอกว่าภาพทดสอบตรงกับภาพไหน) พบว่าผู้สูงอายุจะมี bilateral overactivation ของ PFC เพื่อชดเชย underactivation ของ ventral visual cortical pathway (occipital และ temporal lobes) ที่ทำงานลดลง แม้ว่าผู้สูงอายุจะทำได้แย่กว่าคนหนุ่มสาว แต่กลไกการชดเชยนี้ช่วยให้พวกเขายังทำงานได้ในระดับหนึ่ง
คำถามคือ ถ้าผู้สูงอายุปกติยังปรับตัวได้ แล้วจุดไหนคือสัญญาณเตือน ?
MCI หรือภาวะการสูญเสียการรู้คิดเล็กน้อย เป็นจุดเปลี่ยนสำคัญเมื่อกลไกการชดเชยเริ่มล้มเหลว ภาวะ MCI พบได้ประมาณ 10-20% ของผู้สูงอายุเกิน 65 ปี มี MCI และ 10% ของผู้ที่มี MCI จะพัฒนาเป็นอัลไซเมอร์ในแต่ละปี ผู้ที่มี MCI จะมีปัญหา Working Memory และความสามารถในการบริหารจัดการตนเองที่ชัดเจนกว่าผู้สูงอายุปกติมาก แต่ยังไม่รบกวนกิจวัตรประจำวัน
การทดสอบที่น่าสนใจใช้ visuospatial working memory task – ตารางที่มีรูปสี่เหลี่ยมวางอยู่ ผู้เข้าร่วมต้องจำตำแหน่งของรูปเหล่านั้น แล้วบอกว่าตำแหน่งไหนเหมือนเดิมหรือไม่ เมื่อปรับระดับความยากให้ผลการทำแบบทดสอบเท่ากัน (75-85% ถูก) พบว่าผู้ที่มี MCI ต้องการข้อมูลที่น้อยกว่าผู้สูงอายุปกติถึงจะทำได้แม่นยำเท่ากัน นอกจากนี้พวกเขายังใช้เวลาตอบสนองช้ากว่าอย่างมีนัยสำคัญ โดยเฉพาะเมื่อต้องจำ 2-3 รายการพร้อมกัน
สามตัวชี้วัดสำคัญที่ทำนายการพัฒนาจาก MCI สู่อัลไซเมอร์
ผู้ที่มี MCI จะมีปัญหาใน 3 เรื่องหลัก และสิ่งเหล่านี้สามารถทำนายได้ว่าใครจะพัฒนาเป็นอัลไซเมอร์:
ตัวชี้วัดที่ 1: การแบ่งสมาธิ (Divided Attention) – ตัวทำนายที่ไวที่สุด จากการทดสอบ Brown-Peterson procedure ที่ให้จำคำศัพท์ แล้วหน่วงเวลา 30 วินาทีก่อนให้ระลึกคืน พบว่าเป็นเครื่องมือที่ไวที่สุดในการจับสัญญาณ MCI เมื่อติดตามผู้ป่วย 1 ปี พบว่า 8 คนที่ทำแบบทดสอบนี้ได้แย่พัฒนาเป็น AD
ตัวชี้วัดที่ 2: การจัดการข้อมูล (Manipulation) – บอกถึงระดับการชดเชย พบว่ากลุ่ม MCI แก้โจทย์ การเรียงลำดับตัวเลขสลับตัวอักษร ได้แย่กว่าคนปกติ
ตัวชี้วัดที่ 3: การกรองสิ่งรบกวน (Inhibition) – จุดวิกฤตของผู้บริหารกลาง พบว่ากลุ่ม MCI มีทักษะการคิดเชิงบริหารของสมอง โดยเฉพาะในเรื่องของ การยับยั้งการตอบสนองที่ไม่เหมาะสม (Inhibitory control) และ ความยืดหยุ่นทางความคิด (Cognitive flexibility) ซึ่งเป็นทักษะที่สำคัญในการคิดวิเคราะห์และแก้ปัญหา ได้แย่กว่าค่าเฉลี่ยผู้สูงอายุปกติ มักมีโอกาสสูงที่จะพัฒนาเป็น AD
สิ่งนี้บอกอะไรเรา? บอกว่าปัญหาไม่ได้อยู่ที่ “พื้นที่เก็บข้อมูล” แต่อยู่ที่ “ผู้จัดการ” (central executive) ที่เริ่มทำหน้าที่ไม่ได้ และผู้ที่มีปัญหาทั้งความจำและการบริหารจัดการตนเอง (a-MCI+) มีความเสี่ยงสูงสุดที่จะเป็น AD
โรคอัลไซเมอร์: เมื่อความสามารถในการเลือกสรรล้มเหลวสมบูรณ์
เมื่อ MCI พัฒนาเป็นอัลไซเมอร์ ภาพจะชัดเจนมาก การศึกษาของ Baudic และคณะพบว่าผู้ป่วยอัลไซเมอร์ระยะเริ่มต้น (very mild และ mild AD) จะทำแบบทดสอบความสามารถในการบริหารจัดการตนเอง (Executive Function) ได้แย่กว่าผู้สูงอายุปกติอย่างมีนัยสำคัญในทุกด้าน:
Verbal fluency test (คิดคำศัพท์) – ทำได้แย่
Mental Control task (เรียงเดือนย้อนหลัง) – mild AD ทำได้แย่กว่าปกติ แต่ very mild AD ยังทำได้
Trail Making Test Part B (executive function) – ทั้งสองกลุ่มทำได้แย่
Modified Card Sorting Test (perseveration) – ทั้งสองกลุ่มทำได้แย่
สิ่งสำคัญคือพวกเขามี “ความคงที่” (perseveration) คือทำผิดซ้ำๆ แบบเดิมโดยไม่สามารถเปลี่ยนวิธีได้ แสดงว่า executive function ล้มเหลวสมบูรณ์ นี่คือหัวใจของปัญหา – ผู้ป่วยอัลไซเมอร์มีพื้นที่เก็บข้อมูลไม่น้อยกว่าผู้สูงอายุปกติมากนัก แต่พวกเขาเลือกไม่ถูกว่าอะไรสำคัญ อะไรไม่สำคัญ นี่คือความล้มเหลวของ selective attention และ central executive อย่างสมบูรณ์
การฟื้นฟูและป้องกัน: ช่วงทองของ MCI ที่ยังมี Neuroplasticity
ข่าวดีคือ ในระยะ MCI ยังแก้ไขได้ เพราะสมองยังมี neuroplasticity
หรือความยืดหยุ่นในการปรับตัว การศึกษาพบว่า:
การออกกำลังกาย: แอโรบิก 30 นาที อย่างน้อย 3 ครั้ง ต่อสัปดาห์ ช่วยเพิ่มประสิทธิภาพ executive control
ยกน้ำหนัก (resistance training) 2 ครั้งต่อสัปดาห์ เป็นเวลา 12 เดือน ช่วยปรับปรุง executive functioning, memory และ selective attention ในผู้ที่มี MCI
โปรแกรมฝึกสมองแบบครบวงจร (Multimodal CRT): เน้นฝึก attention, memory และ executive function ร่วมกับการบำบัดทางจิตใจ ผลปรากฏว่าผู้ป่วย MCI มีพัฒนาการอย่างมีนัยสำคัญในหลายด้าน
สรุป: จากความเข้าใจสู่การป้องกัน
ลองถามตัวเองตามตารางด้านบน:
ถ้าคุณจำข้อมูล 4 รายการพร้อมกันได้แต่ช้าลง และยังเลือกข้อมูลที่สำคัญได้ และถ้ามีคนช่วยบอกวิธีก็ทำได้ดีขึ้น – คุณอาจอยู่ในกลุ่มผู้สูงอายุปกติ
ถ้าคุณต้องการข้อมูลน้อยกว่าเดิมเพื่อทำงานได้แม่นยำเท่าเดิม ทำหลายอย่างพร้อมกันได้ยากมาก โดยเฉพาะงานที่ต้องจำข้อมูลพร้อมฟังคนพูด และตอบช้าลงอย่างชัดเจน – นี่อาจเป็นสัญญาณ MCI
ถ้าคุณจำได้ไม่น้อย แต่เลือกไม่ถูกว่าอะไรสำคัญ ทำผิดซ้ำๆ แบบเดิม และแม้มีคนช่วยบอกวิธีก็ยังทำไม่ได้ดีขึ้น – ควรรีบพบแพทย์
สิ่งสำคัญคืออย่าปล่อยให้ผ่านไป เพราะทุกวันในระยะ MCI คือโอกาสทองในการฟื้นฟูสมอง เริ่มออกกำลังกาย ฝึกทำกิจกรรมที่ท้าทายความสามารถในการบริหารจัดการตนเอง และดูแลสุขภาพกาย เพราะข้อมูลจากการวิจัยบอกชัดเจนว่า มันได้ผลจริง แต่ต้องเริ่มตั้งแต่ MCI ก่อนที่จะสายเกินไป
เอกสารอ้างอิง
Kirova AM, Bays RB, Lagalwar S. Working Memory and Executive Function Decline across Normal Aging, Mild Cognitive Impairment, and Alzheimer’s Disease. Biomed Res Int. 2015;2015:748212.